På slutten av 1995 utpekte Verdens helseorganisasjon (WHO) 24. mars som Verdens tuberkulosedag.
1 Forståelse av tuberkulose
Tuberkulose (TB) er en kronisk konsumpsjonssykdom, også kalt «konsumpsjonssykdom». Det er en svært smittsom kronisk konsumpsjonssykdom forårsaket av Mycobacterium tuberculosis som invaderer menneskekroppen. Den påvirkes ikke av alder, kjønn, rase, yrke og region. Mange organer og systemer i menneskekroppen kan lide av tuberkulose, og tuberkulose er den vanligste blant dem.
Tuberkulose er en kronisk infeksjonssykdom forårsaket av Mycobacterium tuberculosis, som invaderer organene i hele kroppen. Fordi det vanligste infeksjonsstedet er lungen, kalles den ofte tuberkulose.
Mer enn 90 % av tuberkuloseinfeksjonen overføres gjennom luftveiene. Tuberkulosepasienter smittes ved å hoste, nyse og lage høye lyder, noe som fører til at dråper med tuberkulose (medisinsk kalt mikrodråper) kastes ut av kroppen og inhaleres av friske mennesker.
2 Behandling av tuberkulosepasienter
Medikamentell behandling er hjørnesteinen i tuberkulosebehandling. Sammenlignet med andre typer bakterielle infeksjoner kan tuberkulosebehandling ta lengre tid. Ved aktiv lungetuberkulose må antituberkulosemedisiner tas i minst 6 til 9 måneder. De spesifikke medisinene og behandlingstiden avhenger av pasientens alder, generelle helsetilstand og medikamentresistens.
Når pasienter er resistente mot førstelinjemedisiner, må de erstattes med andrelinjemedisiner. De mest brukte medisinene for behandling av ikke-resistent lungetuberkulose inkluderer isoniazid (INH), rifampicin (RFP), etambutol (EB), pyrazinamid (PZA) og streptomycin (SM). Disse fem medisinene kalles førstelinjemedisiner og er effektive for mer enn 80 % av nyinfiserte pasienter med lungetuberkulose.
3 spørsmål og svar om tuberkulose
Spørsmål: Kan tuberkulose kureres?
A: 90 % av pasienter med lungetuberkulose kan bli kurert etter at de insisterer på regelmessig medisinering og fullfører den foreskrevne behandlingen (6–9 måneder). Enhver endring i behandlingen bør avgjøres av legen. Hvis du ikke tar medisinen i tide og fullfører behandlingen, vil det lett føre til medikamentresistens mot tuberkulose. Når medikamentresistens oppstår, vil behandlingsforløpet bli forlenget og det vil lett føre til behandlingssvikt.
Spørsmål: Hva bør tuberkulosepasienter være oppmerksomme på under behandlingen?
A: Når du har fått diagnosen tuberkulose, bør du få regelmessig behandling mot tuberkulose så snart som mulig, følge legens råd, ta medisiner i tide, sjekke regelmessig og bygge opp selvtilliten. 1. Vær oppmerksom på hvile og styrk ernæringen; 2. Vær oppmerksom på personlig hygiene, og dekk til munn og nese med papirhåndklær når du hoster eller nyser; 3. Minimer det å gå ut og bruk munnbind når du må gå ut.
Spørsmål: Er tuberkulose fortsatt smittsomt etter at man er kurert?
A: Etter standardisert behandling avtar smittsomheten hos pasienter med lungetuberkulose vanligvis raskt. Etter flere ukers behandling vil antallet tuberkulosebakterier i sputum være betydelig redusert. De fleste pasienter med ikke-smittsom lungetuberkulose fullfører hele behandlingsforløpet i henhold til den foreskrevne behandlingsplanen. Etter å ha nådd kurstandarden, kan ingen tuberkulosebakterier finnes i sputum, så de er ikke lenger smittsomme.
Spørsmål: Er tuberkulose fortsatt smittsomt etter at man er kurert?
A: Etter standardisert behandling avtar smittsomheten hos pasienter med lungetuberkulose vanligvis raskt. Etter flere ukers behandling vil antallet tuberkulosebakterier i sputum være betydelig redusert. De fleste pasienter med ikke-smittsom lungetuberkulose fullfører hele behandlingsforløpet i henhold til den foreskrevne behandlingsplanen. Etter å ha nådd kurstandarden, kan ingen tuberkulosebakterier finnes i sputum, så de er ikke lenger smittsomme.
Tuberkuloseløsning
Macro & Micro-Test tilbyr følgende produkter:
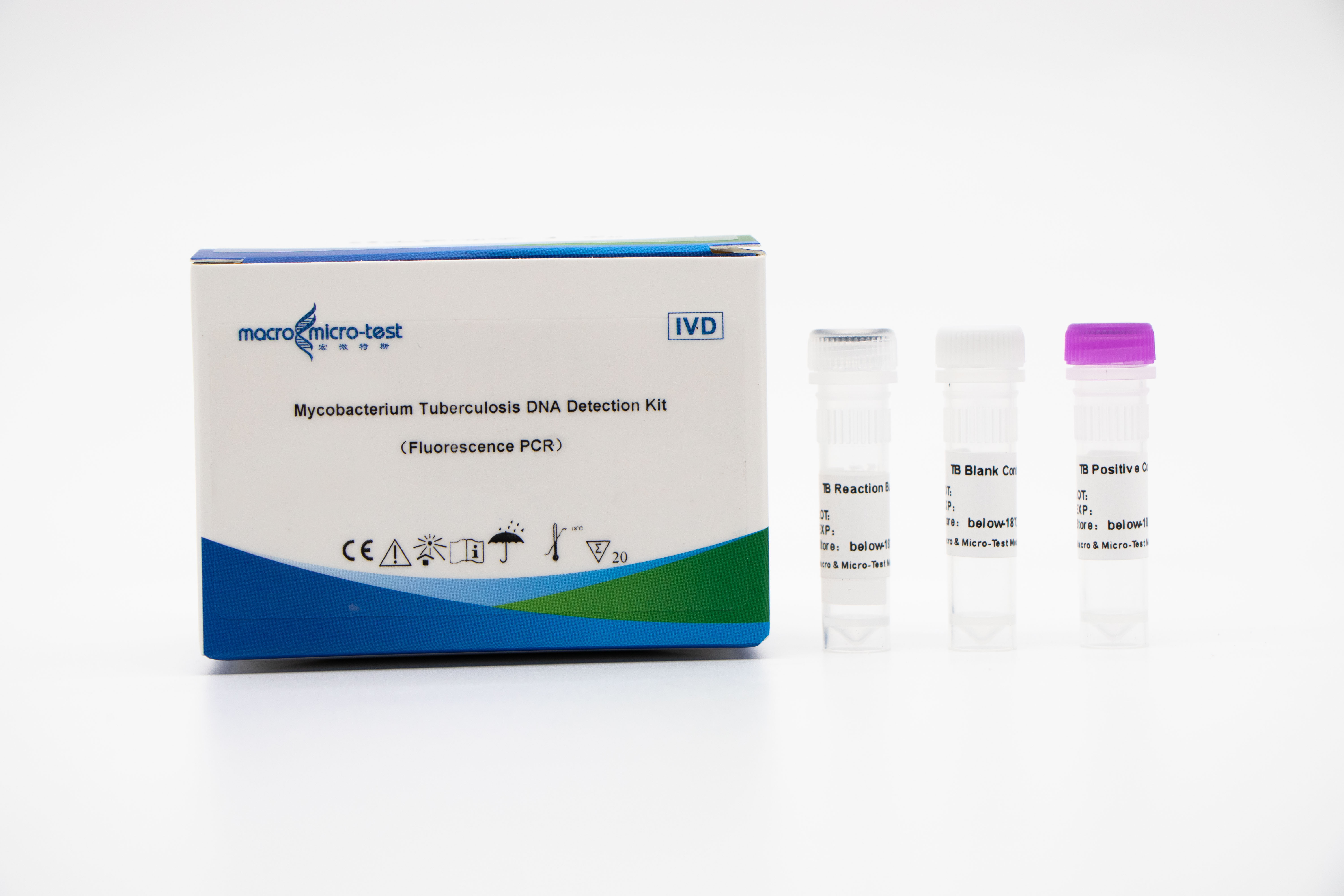
Deteksjon avMTB (Mycobacterium tuberculosis) nukleinsyre
1. Innføring av intern referansekvalitetskontroll i systemet kan overvåke den eksperimentelle prosessen grundig og sikre den eksperimentelle kvaliteten.
2. PCR-amplifikasjon og fluorescerende probe kan kombineres.
3. Høy følsomhet: minimum deteksjonsgrense er 1 bakterie/ml.
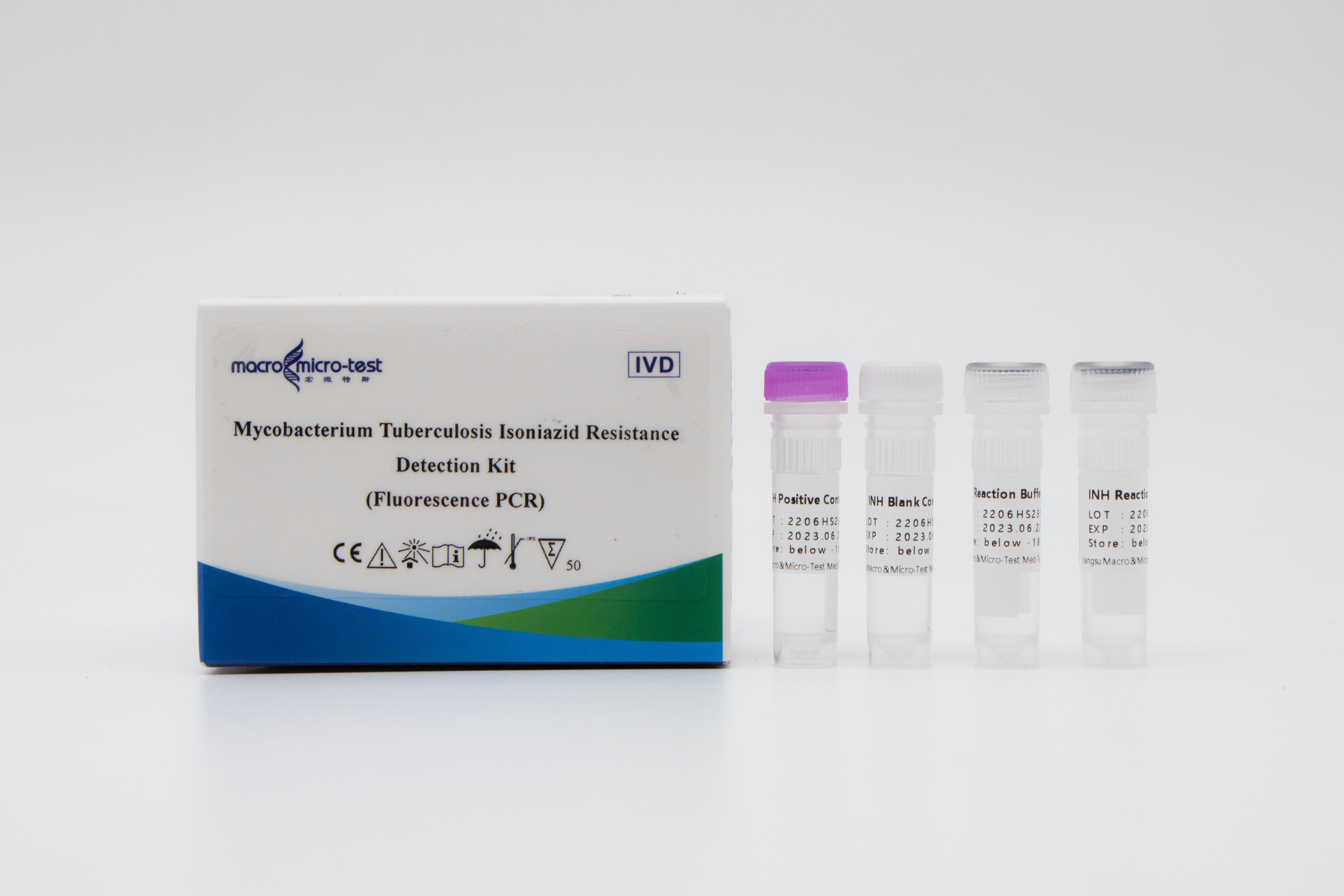
Deteksjon avisoniazidresistens i MTB
1. Innføring av intern referansekvalitetskontroll i systemet kan overvåke den eksperimentelle prosessen grundig og sikre den eksperimentelle kvaliteten.
2. Et selvforbedret amplifiseringsblokkerende mutasjonssystem ble tatt i bruk, og metoden med å kombinere ARMS-teknologi med fluorescerende probe ble tatt i bruk.
3. Høy følsomhet: Minimum deteksjonsgrense er 1000 bakterier/ml, og de ujevne medikamentresistente stammene med 1 % eller flere mutantstammer kan detekteres.
4. Høy spesifisitet: Det er ingen kryssreaksjon med mutasjonene i (511, 516, 526 og 531) fire medikamentresistenssteder i rpoB-genet.
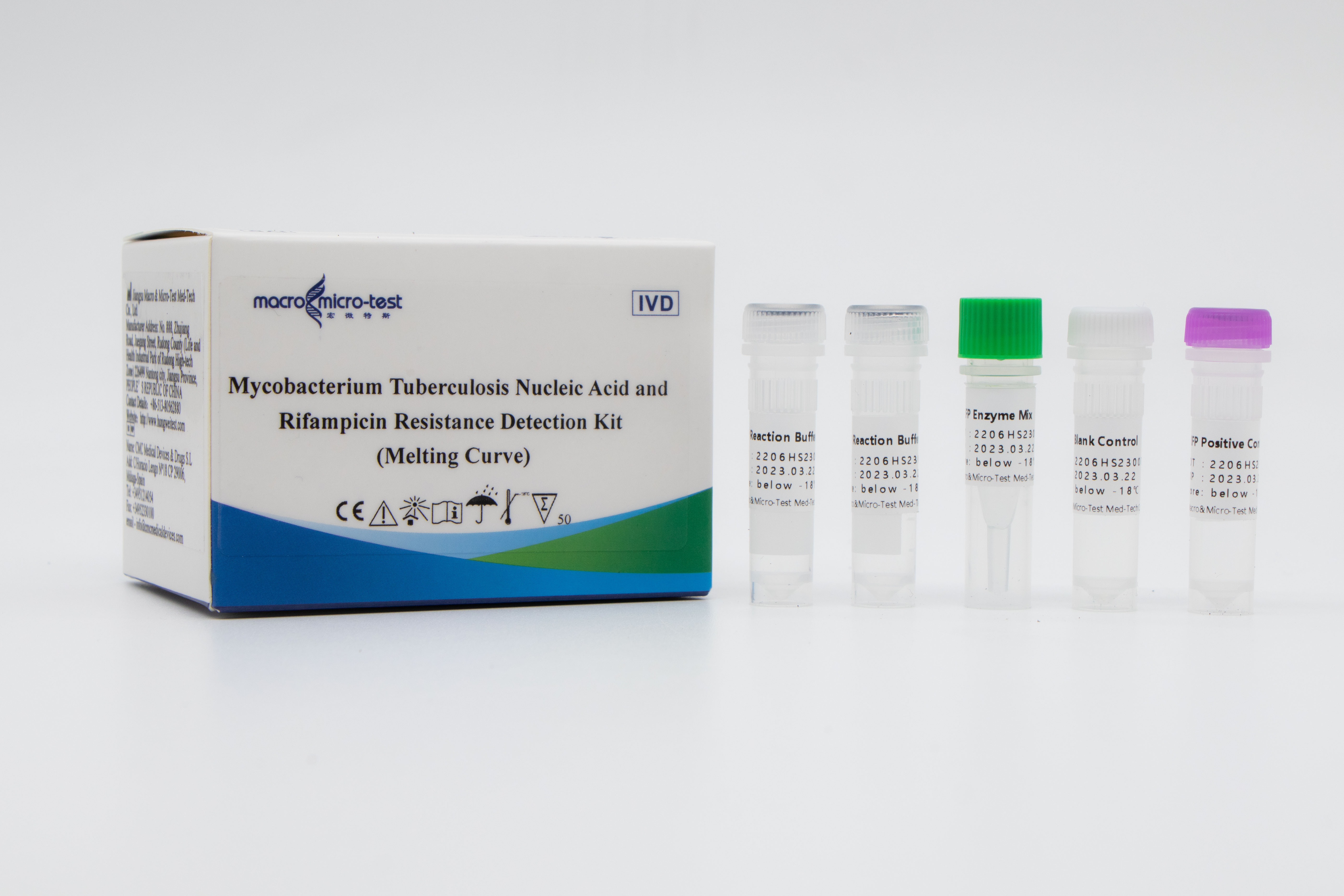
Deteksjon av mutasjoner avMTB- og rifampicinresistens
1. Innføring av intern referansekvalitetskontroll i systemet kan overvåke den eksperimentelle prosessen grundig og sikre den eksperimentelle kvaliteten.
2. Smeltekurvemetoden kombinert med lukket fluorescerende probe som inneholdt RNA-baser ble brukt til in vitro-amplifikasjonsdeteksjon.
3. Høy følsomhet: minimum deteksjonsgrense er 50 bakterier/ml.
4. Høy spesifisitet: ingen kryssreaksjon med humant genom, andre ikke-tuberkuløse mykobakterier og lungebetennelsespatogener; mutasjonssteder for andre medikamentresistente gener av villtype mycobacterium tuberculosis, som katG 315G>C\A og InhA -15 C>T, ble påvist, og resultatene viste ingen kryssreaksjon.
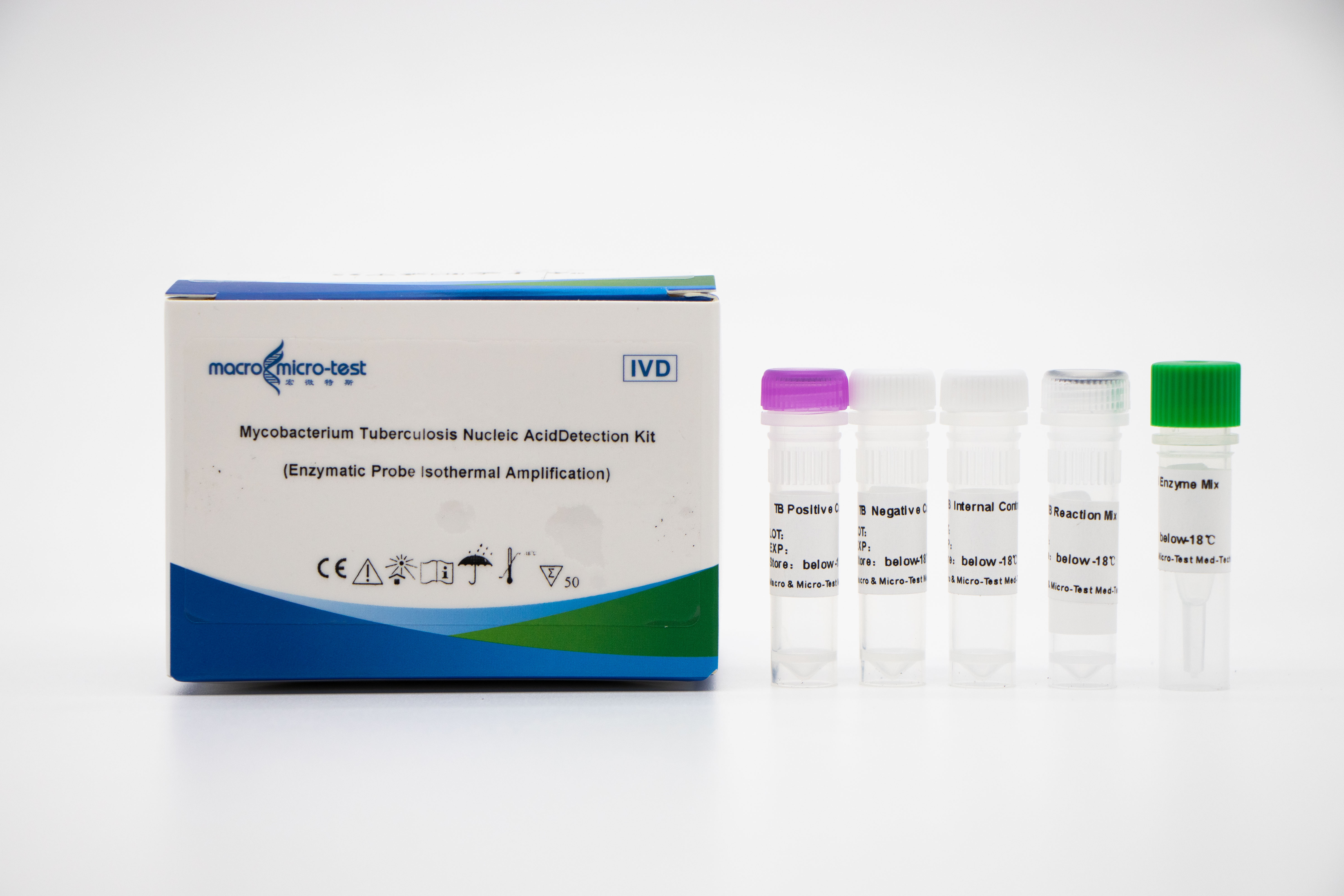
MTB-nukleinsyredeteksjon (EPIA)
1. Innføring av intern referansekvalitetskontroll i systemet kan overvåke den eksperimentelle prosessen grundig og sikre den eksperimentelle kvaliteten.
2. Enzymfordøyelsessonden bruker en metode for konstant temperaturforsterkning, og deteksjonstiden er kort, og deteksjonsresultatet kan oppnås på 30 minutter.
3. Kombinert med Macro & Micro-Test prøvefrigjøringsmiddel og Macro & Micro-Test nukleinsyreamplifiseringsanalysator med konstant temperatur, er den enkel å betjene og egnet for ulike scener.
4. Høy følsomhet: minimum deteksjonsgrense er 1000 kopier/ml.
5. Høy spesifisitet: Det er ingen kryssreaksjon med andre mykobakterier av ikke-tuberkulose-mykobakteriekomplekset (som Mycobacterium kansas, Mycobacterium Sukarnica, Mycobacterium marinum, etc.) og andre patogener (som Streptococcus pneumoniae, Haemophilus influenzae, Escherichia coli, etc.).
Publisert: 22. mars 2024