Litteraturtolkning
En nylig studie om implementeringen av farmakogenetisk (PGx) testing i Italia, publisert i European Journal of Human Genetics, beskriver systematisk fordelingen av PGx-testtjenester, tekniske anvendelser, klinisk implementering, regionale forskjeller og aktuelle problemer i Italia, og gir et evidensbasert grunnlag for standardisert promotering av farmakogenetikk i Italia og andre europeiske land.

I. Bakgrunn og formål
For tiden er den kliniske anvendelsen av PGx-teknologi i Italia fragmentert, uten en nasjonalt enhetlig koordinerings- og gjensidig anerkjennelsesmekanisme. For å avklare landets farmakogenetiske testlandskap gjennomførte forskerteamet en landsdekkende laboratorieundersøkelse fra januar til oktober 2025. Kjernemålene var:
-Å kartlegge distribusjons- og tjenestekartet for farmakogenetiske testlaboratorier i Italia;
-Å avklare testarbeidsflyter, genpaneler, tekniske metoder og tolkningsstandarder;
-Å avdekke regionale forskjeller og implementeringsbarrierer, og gi datastøtte for nasjonal standardisering.
II. Viktige resultater
Grunnleggende kjennetegn ved laboratorier
Institusjonell egenskap: 49 institusjoner deltok, hvorav 82 % var offentlige institusjoner og bare 18 % private.
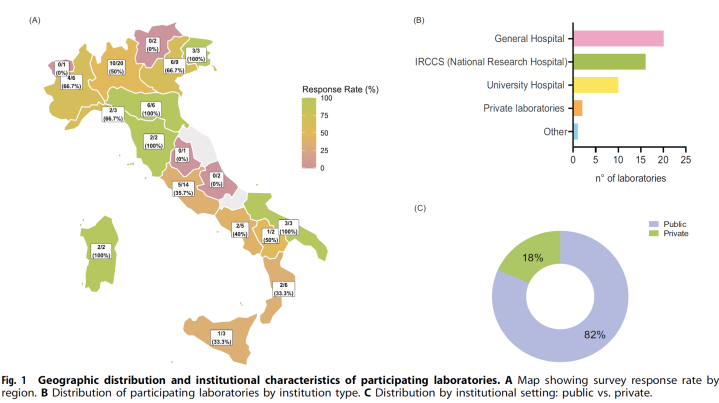
-Utførende avdelinger: Avdelinger for medisinsk genetisk forskning sto for den høyeste andelen (39 %), etterfulgt av avdelinger for klinisk patologi og biokjemi (18 %) og avdelinger for klinisk farmakologi (12 %).
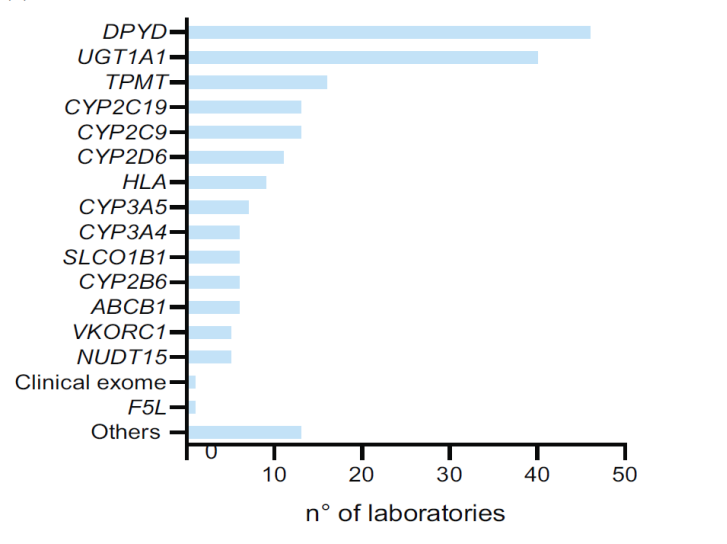
Kjerneapplikasjonsscenarier:PGx-testing i Italia er svært konsentrert innen onkologi. 94 % (46 laboratorier) utførte dihydropyrimidindehydrogenasegen (DPYD)-testing relatert til bruk av fluoropyrimidin, og 84 % (41 laboratorier) utførte uridindifosfatglukuronosyltransferase 1A1-gen (UGT1A1)-testing relatert til bruk av irinotekan.
Andre tester:Laboratorier som utførte tester for gener assosiert med azatioprin, klopidogrel, warfarin, etc. (TPMT, CYP2C19, CYP2C9, VKORC1, etc.) var relativt sjeldne.
Teknologi og standardoverholdelse
Teststrategi: 100 % av DPYD- og 97 % av UGT1A1-testene var tester før behandling; CYP2C19- og HLA B-testene var hovedsakelig semi-preemptive tester; CYP2D6-testingen var stort sett reaktiv og ble utført etter at bivirkninger oppsto.
Tekniske metoder:Sanntids-PCR var den mest brukte teknikken; NGS ble hovedsakelig brukt til å påvise HLA B-genet; blant institusjonene som rapporterte resultater, brukte bare ett laboratorium hel-eksomsekvensering (WES).
Standard etterlevelse:En relativt høy andel laboratorier fulgte retningslinjene fra det italienske farmakologiske selskapet/den italienske foreningen for medisinsk onkologi (SIF/AIOM) og retningslinjene fra Clinical Pharmacogenetics Implementation Consortium (CPIC)/den nederlandske arbeidsgruppen for farmakogenetikk (DPWG).
Resultattolkning og konsultasjon
Rapportsignering:65 % av testrapportene ble signert av genetikkspesialister, 31 % av spesialister i klinisk patologi/biokjemi.
Klinisk tolkning: 90 % av laboratoriene ga tolkning, 73 % indikerte risiko for toksisitet/ineffektivitet, men bare 24 % ga spesifikke anbefalinger for legemiddeldosering.
Farmakologisk konsultasjon:Bare 29 % av laboratoriene tilbød farmakologiske konsultasjonstjenester, og disse ble nesten utelukkende levert av klinisk farmakologiske avdelinger – genetikk- og patologiavdelinger tilbød svært få.
Informert samtykke:73 % av laboratoriene implementerte spesifikke eller generelle vilkår for informert samtykke for farmakogenetikk.
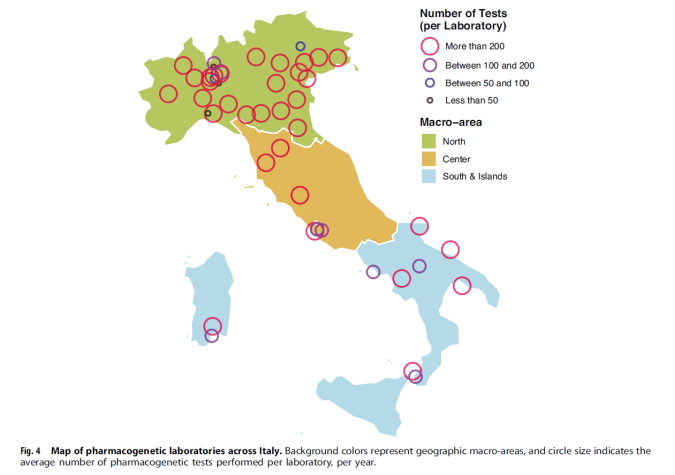
Regional distribusjon:Testaktiviteten var sterkt konsentrert i Nord-Italia. Blant laboratorier med et årlig testvolum på >200, var 23 i nord, 4 i sentrum og 6 i sør og på øyene – en svært ujevn regional fordeling av testfasiliteter.
Testvolum:69 % av laboratoriene hadde et årlig testvolum >200, 19 % hadde 100 200.
Refusjonspolicy:Blant de undersøkte laboratoriene mottok 73 % full refusjon fra det nasjonale helsesystemet (NHS), 22 % delvis refusjon og 4 % ingen refusjon. De regionale refusjonsreglene var inkonsekvente. Italia har for tiden ingen spesifikk fakturerings-/refusjonskode for farmakogenetisk testing, noe som forårsaker betydelig implementeringsforvirring på tvers av regioner.
III. Diskusjon og viktige konklusjoner
Ledende posisjon innen onkologi– DPYD- og UGT1A1-testing er utbredt på grunn av promotering av retningslinjer fra Det europeiske legemiddelkontoret (EMA) og det italienske legemiddelkontoret (AIFA). Imidlertid er bruken av farmakogenetisk testing på ikke-onkologiske felt svært utilstrekkelig.
Ikke-uniform teknologi og tolkning– Det finnes ingen enhetlig standard for testpaneler, reagenser, bioinformatiske verktøy eller tolkningskriterier, noe som fører til dårlig sammenlignbarhet av resultater.
Utilstrekkelig tverrfaglig samarbeid– Lav involvering av farmakologer og utilstrekkelig dekning av kliniske medisinkonsultasjonstjenester.
Betydelig regional ubalanse– Ressursene til PGx-testing er hovedsakelig konsentrert i nordlige medisinske institusjoner, med knappe ressurser i de sentrale og sørlige regionene – et underskudd på egenkapital.
Svak politisk støtte– Italia mangler et enhetlig nasjonalt rammeverk for farmakogenetisk testing, noe som resulterer i et ufullstendig og omfattende system for refusjon, regulering, opplæring osv.
Sammendrag
Denne studien er den første landsdekkende vurderingen av statusen for implementering av farmakogenetikk i Italia. Den bekrefter at farmakogenetikk i Italia er foreløpig implementert innen onkologi, men generelt er den fragmentert, ikke-standardisert, regionalt ujevn og tverrfaglig frakoblet. Derfor er etablering av et nasjonalt koordineringsrammeverk, enhetlige teknologi- og tolkningsstandarder, og forbedring av politikk og opplæring fremtidige behov for at Italia skal oppnå standardisert klinisk anvendelse av farmakogenetisk testing, og dermed gi en viktig referanse for andre europeiske land.
Makro- og mikrotest'sFullautomatisert farmakogenomisk løsning
-EnkelPrøvelasting med originale rør, én nøkkelkjøring, automatisering fra prøve til resultat, sømløs integrasjon med LIS/HIS.
-RaskResultater tilgjengelig innen omtrent 1 time for hele prosessen, med presis veiledning for personlige medisineringsregimer.
-FleksibelMed HWTS AIO800-plattformen er PGx-testing ikke lenger begrenset av begrensninger på stedet – fleksibel og allsidig.
-OmfattendeRik produktmatrise som dekker hjerte- og karsykdommer, psykiatriske lidelser, onkologisk behandling, obstetrikk, gynekologi og reproduksjon, og andre felt.
-Kompatibilitet:Helautomatisk nukleinsyreamplifikasjonsanalysator HWTS AIO800 og konvensjonelle sanntids-PCR-systemer.
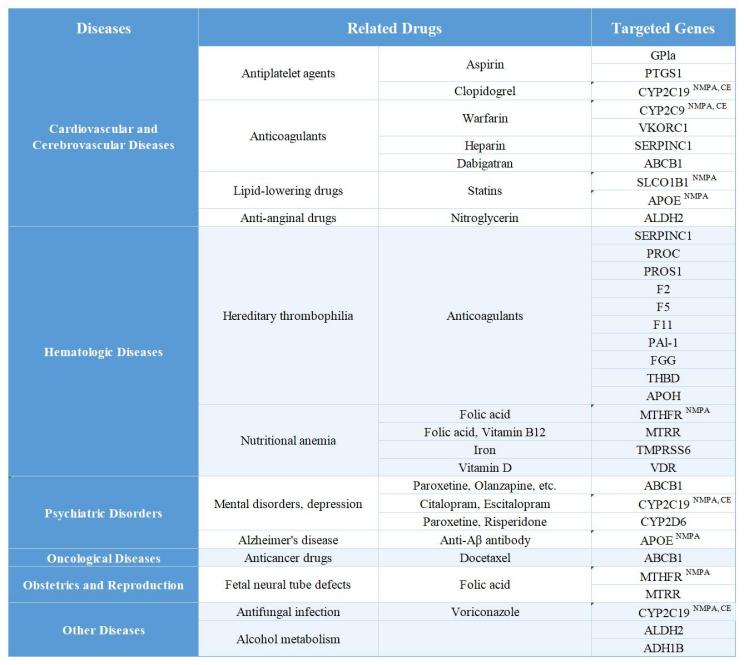
Vedlegg:RelatertSykdommeres, Relaterte legemidler og tilhørende genetiske testmål
Publiseringstid: 11. mai 2026